Opieka farmaceutyczna w Holandii
Holenderski system ochrony zdrowia [1], począwszy od roku 2005, kiedy Health Consumer Powerhouse (HCP) po raz pierwszy opublikował raport prezentujący Europejski Konsumencki Indeks Zdrowia (ang. Euro Health Consumer Index – EHCI) [2,3,4,5], nieprzerwanie utrzymuje pozycję lidera zasługującego na miejsce na podium w pierwszej trójce najbardziej przyjaznych pacjentom systemów ochrony zdrowia w Europie. Eksperci polityki zdrowotnej, opierając się nie tylko na ocenach tego indeksu, ale także wielu innych analizach i opracowaniach dotyczących dostępności i jakości opieki zdrowotnej twierdzą wręcz, że system jaki zbudowano w Holandii, pod wieloma względami jest wyróżniającym się systemem ochrony zdrowia na świecie. [6,7,8,9,10,11]. Można spotkać się wręcz z opiniami, że to najlepszy system ochrony zdrowia na świecie. Jednym z obszarów godnych naśladowania jest dostępność i jakość farmakoterapii.
Początek nowego systemu
|
Warto przypomnieć, że w 2006 roku w Holandii wprowadzono zmiany zasad działania ubezpieczeń zdrowotnych. W miejsce działających równolegle dwóch systemów, podobnie jak w Niemczech, społecznych i prywatnych ubezpieczeń zdrowotnych (ubezpieczenia prywatne substytucyjne/zastępcze w stosunku do ubezpieczeń społecznych) prowadzonych przez wielu różnych ubezpieczycieli, wprowadzono jeden system nazywany bazowym lub quasi-prywatnym. Uczestnictwo w nim jest obowiązkowe dla wszystkich rezydentów Holandii, ale składki zależne od dochodu trafiają zgodnie z decyzją ubezpieczonego do wybranego przez niego towarzystwa ubezpieczeniowego. W systemie tym obowiązują zatem zarówno zasady solidaryzmu społecznego i międzypokoleniowego, jak i zasady konkurencji. Istotą reformy zapoczątkowanej w 2006 roku było wprowadzenie do systemu ubezpieczeń zdrowotnych konkurencji regulowanej przez państwo, tak by w wieloletniej perspektywie stopniowo przekształcić cały system opieki medycznej z dotychczasowego, nastawionego na podaż świadczeń (ang. supply-driven) w system reagujący na zmieniające się potrzeby zdrowotne obywateli (ang. demand-driven). Oprócz tego do celów reformy należy podniesienie jakości, efektywności oraz dostępności świadczeń zdrowotnych z zachowaniem takich wartości jako solidaryzm i powszechny dostęp [12,13,14,15]. Liczne publikacje opisujące holenderskie rozwiązania i doświadczenia systemu opieki zdrowotnej, zmieniającego się nieprzerwanie już trzynasty rok dowodzą, że system ten faktycznie z roku na rok coraz lepiej dostosowuje się do zmieniających się potrzeb zdrowotnych Holendrów [1-15]. Dowodem na to są miedzy innymi kolejne raporty Europejskiego Konsumenckiego Indeksu Zdrowia [2-5], ale także pozycja holenderskiej opieki diabetologicznej [16], kardiologicznej [17] czy onkologicznej [9, 10]. |
|
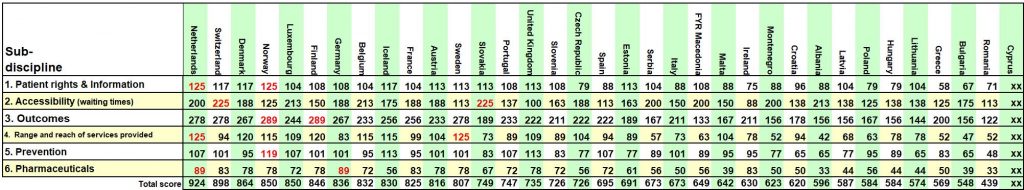
W trzech ostatnich rankingach EHCI w latach 2015-2017 Holandia jest zwycięzcą w co najmniej trzech z sześciu podkategorii Indeksu [2,3,4]. Ocenie ekspertów HCP w 35 krajach objętych analizą podlegają prawa pacjenta i informacje przeznaczone dla pacjenta, dostępność świadczeń, co w praktyce oznacza czas oczekiwania na leczenie, wyniki leczenia, zakres i zasięg oferowanych świadczeń, profilaktyka oraz środki farmaceutyczne. Jako że artykuł ten kierowany jest do farmaceutów i szeroko rozumianego rynku aptecznego, w dalszej jego części opiszę, jak działa opieka farmaceutyczna w Holandii i co sprawia, że w ocenach ekspertów także ten element systemu zasługuje na naśladowanie. W raportach EHCI pod pojęciem „Środki farmaceutyczne” mieści się ocena refundacji leków sprzedawanych na receptę, dostosowanie farmakopei do poziomu wiedzy osób niezwiązanych z opieką zdrowotną, tempo wprowadzania nowych leków przeciwnowotworowych, dostęp do nowych leków (czas oczekiwania na refundację), dostęp do leków na zapalenie stawów, użycie statyn oraz użycie antybiotyków per capita. Ostatnie wyniki Europejskiego Konsumenckiego Indeksu Zdrowia za rok 2017, w podkategorii „Środki farmaceutyczne” z wynikiem 89 punktów lokują Holandię na 1 miejscu, ex aequo z Niemcami [5]. Palmę pierwszeństwa w tej kategorii Holandia otrzymała także rok i dwa lata temu, otrzymując odpowiednio 87 i 86 punktów na 100 możliwych [3,4]. Konsekwentna poprawa wyników w tej kategorii, ale także w pozostałych pięciu, jaka charakteryzuje holenderski system ochrony zdrowia od samego początku oceniania go przez Helath Consumer Powerhouse powoduje, że badacze systemów ochrony zdrowia na świecie, a także politycy zdrowotni z uwagą obserwują, co i jak robią Holendrzy, żeby opiekę zdrowotną w swoich krajach także poprawiać każdego roku. W zeszłorocznym Indeksie we wszystkich sześciu podkategoriach Holandia otrzymała łącznie 924 punkty [5], a zaledwie 5 lat wcześniej, w EHCI za rok 2012, triumfowała z 872 punktami na 1000 możliwych [2]. Poniżej wykres z łącznymi wynikami Indeksu za rok 2017, a także tabela z punktacją we wszystkich ocenianych podkategoriach. |
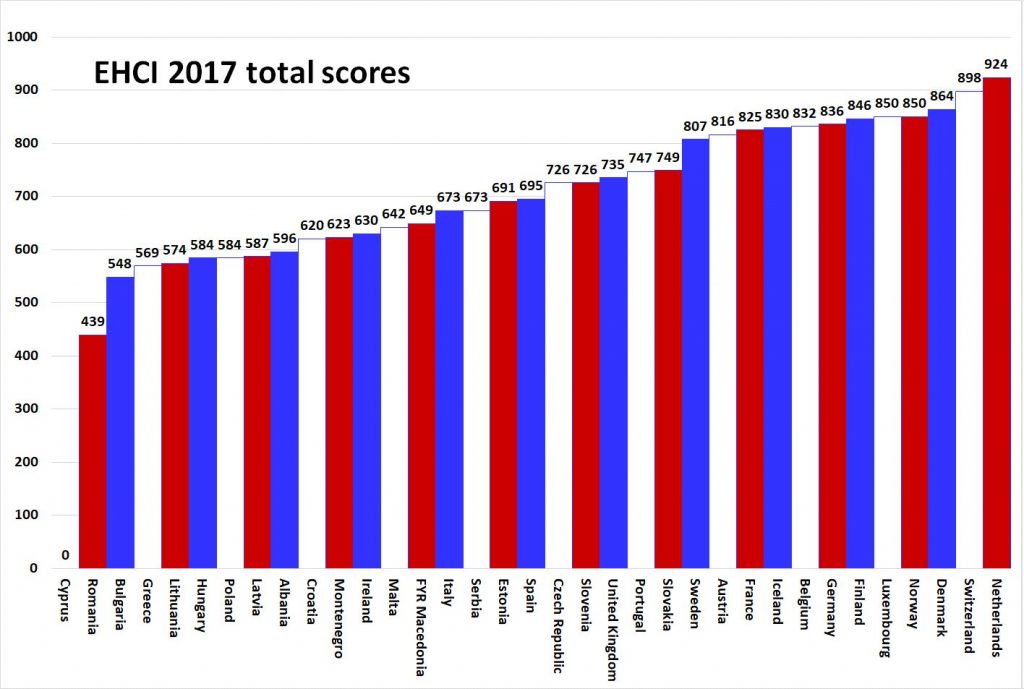 |
|
Źródło: Björnberg A., Euro Health Consumer Index 2017 Report, Health Consumer Powerhouse, 2018-01-29, https://healthpowerhouse.com/publications/ (Dostęp: 12.03.2018) |
|
Co sprawia, że Holendrzy mają tak dobrze ocenianą opiekę farmaceutyczną? Co sprawia, że tak jest? |
|
Procentowy udział wydatków na zdrowie wg funkcji w opiece zdrowotnej, 2014 (lub najbliższy rok)
* Dane obejmują wydatki na świadczenia leczniczo-rehabilitacyjne w trybie hospitalizacji pełnej i jednodniowej. ** Dane obejmują opiekę domową oraz świadczenia pomocnicze. Źródło: opracowanie własne za OECD Health Statistics 2016; Eurostat Database. |
||||||||||||||||||||||||
|
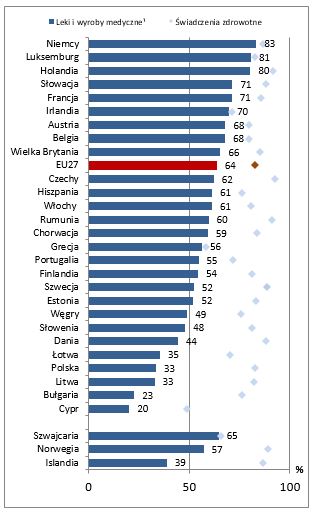
Holenderski rynek leków charakteryzuje się silną dominacją leków generycznych nad lekami innowacyjnymi, ale jednocześnie, co potwierdzają raporty EHCI, krótkim czasem oczekiwania na objęcie publiczną refundacją leków innowacyjnych, dostępnych głównie w ramach programów lekowych prowadzonych przez szpitale. Ważną cechą tego systemu jest wysoki procentowy udział środków publicznych w wydatkach na leki, a także relatywnie niskie wydatki na leki per capita. Warto zwrócić uwagę, że we wszystkich krajach UE świadczenia zdrowotne są w wyższym stopniu niż leki finansowane ze środków publicznych – średnio 83% w stosunku do 64%. W Holandii, a także Niemczech i Luksemburgu, udział środków publicznych w wydatkach na leki oraz wyroby medyczne sięga, a nawet przekracza 80% ogółu kosztów [11]. Dane zbiorcze dla wszystkich krajów objętych analizą OECD prezentują wykresy. |
|
Udział środków publicznych w wydatkach na leki w porównaniu do wydatków na świadczenia zdrowotne, 2014 (lub najbliższy rok)
1. Łącznie ze środkami i materiałami medycznymi. Źródło: OECD Health Statistics 2016. |
Wydatki na leki per capita, 2014 (lub najbliższy rok)
Źródło: OECD Health Statistics 2016 |
|
Koszt leków i wyrobów medycznych oraz badania zlecone przez lekarzy ogólnych, a także zlecone przez nich konsultacje specjalistyczne są objęte udziałem własnym pacjenta. Oczywiste jest, że za pieniądze, które musi wydać na własne leczenie każdy dorosły Holender, można kupić więcej leków i świadczeń, jeśli są one tańsze. Dlatego holenderscy pacjenci nie protestują, jeśli farmaceuci pracujący w aptekach proponują im tańsze zamienniki leków generycznych lub leki generyczne zamiast leków innowacyjnych. Dzieje się tak miedzy innymi za sprawą wykonywania przez farmaceutów usług, do których realizacji są zobowiązani, a także za które są wynagradzani zarówno przez firmy ubezpieczeniowe, jak i samych pacjentów. Niższy procentowo i kwotowo per capita poziom wydatków na leki i wyroby medyczne w Holandii w porównaniu do większości krajów o wysokich nakładach na zdrowie wynika z konsekwentnej polityki motywującej lekarzy i farmaceutów, ale także pacjentów do stosowania tańszych leków generycznych. Od 2008 roku obowiązuje bowiem zasada ponoszenia przez pacjentów powyżej 18. roku życia części kosztów leczenia (ang. deductible) związanych ze świadczeniami z tzw. pakietu podstawowego, który obejmuje opiekę ambulatoryjną podstawową i specjalistyczną, opiekę okołoporodową, leczenie szpitalne, opiekę pielęgnacyjną, leki i wyroby medyczne oraz opiekę psychiatryczną. Zgodnie z tą zasadą pierwsze 385 EUR kosztów medycznych w roku (od 2008 do 2016 roku kwota ta wzrosła ze 150 do 385 EUR) ponoszonych jest przez pacjenta. Kwota ta (na ogół w ratach miesięcznych) jest płacona przez ubezpieczonych pacjentów na konto wybranych przez nich ubezpieczycieli. Z opłat zwolnione są konsultacje lekarzy ogólnych/rodzinnych (ang. General Practitioner), opieka okołoporodowa, opieka pielęgnacyjna oraz wszelkie świadczenia medyczne na rzecz dzieci i młodzieży do 18. roku życia. Koszty świadczeń, które nie są objęte pakietem podstawowym ubezpieczenia bazowego, są płatne bezpośrednio przez pacjentów na zasadzie out-of-pocket lub, co wybiera większość Holendrów, pokrywane są za pośrednictwem dobrowolnych komplementarnych ubezpieczeń zdrowotnych (ang. Voluntary Health Insurance – VHI). System refundacyjny w Holandii, (hol. Geneesmiddelen Vergoedings Systeem, GVS) podobnie jak w Polsce, jest oparty na zasadzie cen referencyjnych, zgodnie z którym leki są podzielone na grupy, w skład których wchodzą leki stanowiące dla siebie zamienniki. W obrębie każdej z takich grup konkurujące na rynku firmy ubezpieczeniowe mają prawo tworzyć własne listy leków preferowanych. Dla pacjenta oznacza to niższy lub wyższy koszt. W przypadku kupna leku spoza listy leków preferowanych przez ubezpieczyciela, u którego dany pacjent jest ubezpieczony, musi on zapłacić różnicę w cenie pomiędzy ceną leku preferowanego a kupowanego, a w niektórych przypadkach zapłacić pełną cenę leku. Żeby zachęcić pacjentów do korzystania z leków preferowanych, niektóre firmy ubezpieczeniowe zwalniają ubezpieczonych używających tych leków z obowiązku udziału własnego w kosztach leczenia. Na skutek takich działań oraz skuteczności negocjacyjnej w przetargach organizowanych przez ubezpieczycieli ceny leków oraz środków pomocniczych są jedynymi, które od 2009 roku obniżyły się. Pozostałe koszty świadczeń – konsultacji, hospitalizacji oraz świadczeń w tym okresie opiekuńczych zwiększyły się. |
|
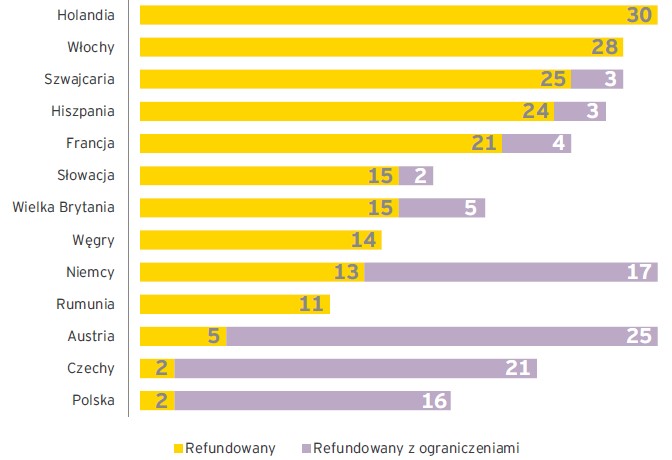
Zbyt silna presja wywierana na lekarzy POZ, aby zapisywali swoim pacjentom tańsze zamienniki lub leki generyczne, a także nadmiar danych raportowanych do ubezpieczycieli spowodował w rezultacie protest lekarzy. W jego wyniku od 2015 wynegocjowano zmniejszenie obciążeń biurokratycznych lekarzy, które roku objęły m.in. autoryzację przez firmy ubezpieczeniowe wskazań do kupna drogich leków innowacyjnych oraz środków pomocniczych. Obecnie wystarczy, że lekarz POZ napisze na recepcie adnotację “Konieczne ze wskazań klinicznych”, a aptece w miejsce konkretnego leku nie może być proponowany lek tańszy ani generyczny. Wcześniej lekarz POZ musiał pisać obszerne uzasadnienie i uzyskać akceptację od ubezpieczyciela. Obecnie firmy ubezpieczeniowe nie mogą już tak restrykcyjnie ograniczać wskazań do farmakoterapii stosowanej przez lekarzy [1, 18], ale mimo to w systemie pozostały wcześniej opisane zasady dotyczące pacjentów i ich udziału w kosztach leków, które sprzyjają substytucji generycznej. Wg danych z 2014 roku 71% leków używanych w Holandii stanowiły produkty generyczne, co w stosunku do ich 50% udziału w rynku w roku 2005, a więc ostatniego roku sprzed reformy całego systemu, stanowi bardzo duży wzrost [1, 19]. Wydaje się jednak, że mimo, iż holenderski rynek leków zdominowały leki generyczne, to dostęp do innowacyjnych terapii, coraz bardziej skutecznych i podnoszących jakość życia chorych, satysfakcjonuje pacjentów w Holandii. Dowodem na to niech będzie poniższy wykres prezentujący dostępność do najnowszych terapii lekowych stosowanych obecnie w onkologii. Warto przy tej okazji zobaczyć, jak źle w tym zakresie wygląda sytuacja polskich pacjentów i zadać sobie pytanie, czy nie jest to jedna z ważniejszych przyczyn wysokiej umieralności z powodu nowotworów złośliwych w naszym kraju. |
|
Dostępność 30 innowacyjnych leków onkologicznych w systemach refundacyjnych. Stan na styczeń 2015 r.
Źródło: Dostępność innowacyjnych leków onkologicznych w Polsce na tle wybranych krajów Unii Europejskiej oraz Szwajcarii, raport EY, 2015 |
|
Polityka lekowa w Holandii w okresie ostatniej dekady mocno ewoluowała, stopniowo przesuwając najdroższe, ale jednocześnie często jedyne skuteczne leki, z dostępu otwartego w aptekach do leczenia prowadzonego pod ścisłym nadzorem specjalistów pracujących w szpitalach i prowadzonych przez nie poradniach specjalistycznych oraz szpitalach jednodniowych. Drogie leki takie jak inhibitory TNF, najnowszej generacji leki onkologiczne, hormony wzrostu oraz leki hormonalne stosowane w leczeniu niepłodności w latach 2012-2014 zostały wyłączone z systemu refundacji aptecznej (GVS) i włączone do budżetów szpitalnych. Dzięki temu uzyskano przejrzystość w zakresie odpowiedzialności finansowej za zleconą specjalistyczną terapię lekową, sytuując ją w budżetach szpitali, zwiększono poziom kontroli lekarzy specjalistów nad zlecaną przez nich terapią lekową będącą ważnym elementem całego procesu leczenia, a także uzyskano poprawę w zakresie adekwatności kosztowej terapii. W praktyce oznacza to, że pacjenci po kolejną porcję leków muszą udać się do szpitala, a nie jednej z lokalnych aptek, ale mimo to dotychczasowe badania dowodzą, że zarówno pacjenci, jako świadczeniodawcy i lekarze specjaliści chwalą sobie to rozwiązanie. Wskazują oni głównie na poprawę w zakresie wzajemnej komunikacji [1, 20]. Dla systemu opieki zdrowotnej takie rozwiązanie sprzyja optymalizacji wykorzystania zasobów i podniesienie poziomu leczenia specjalistycznego. |
|
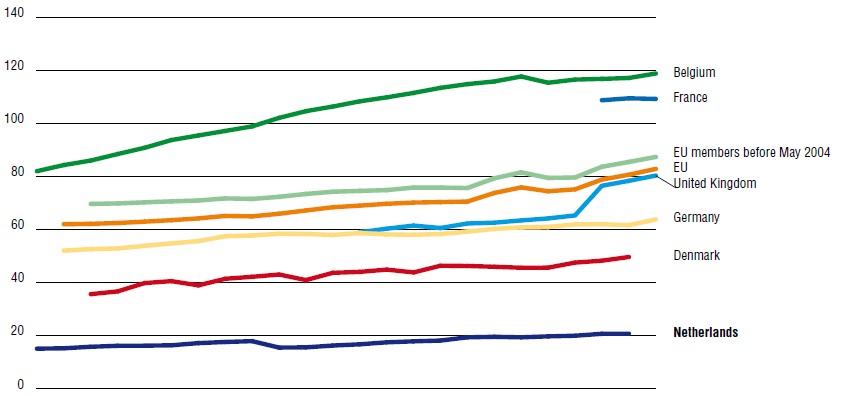
W analizach systemu ochrony zdrowia w Holandii zwraca się uwagę na fakt, że jest to jeden z tych nielicznych systemów w Europie, który mimo rosnących potrzeb starzejącej się ludności kraju na razie nie cierpi z powodu niedoborów kadr medycznych. Przyrost liczby lekarzy ogólnych i specjalistów oraz pielęgniarek i położnych mających w swojej ścieżce kariery kilka etapów łącznie z pozycją samodzielnego specjalisty z prawem do zapisywania leków na receptę w określonej dziedzinie medycyny, a także rehabilitantów, opiekunów, różnego rodzaju koordynatorów i asystentów wydaje się być adekwatny do rosnących potrzeb, ale także zmieniającej się kultury i organizacji pracy. Holandię stawia się często za wzór kraju, w którym tradycyjny hierarchiczny model pracy przedstawicieli różnych zwodów, często o odrębnych kulturach i sprzecznych interesach, udaje się zastępować pracą zespołową, coraz lepiej koordynowaną, a nawet integrującą w spójną całość różne miejsca realizacji świadczeń. W rezultacie uzyskuje się taką pożądaną przez pacjentów ciągłość opieki o wysokiej jakości tak medycznej, jak i tej odbieranej subiektywnie z perspektywy pacjenta. W tym łańcuchu wartości procesu leczenia ważną rolę odgrywają farmaceuci. W 2014 roku było ich 5 075, co oznacza, że liczba farmaceutów na 100 000 populacji sytuuje Holandię poniżej średniej w Unii Europejskiej. Dotychczas większość farmaceutów to mężczyźni, ale prawdopodobnie z przyszłości zmieni się to, bo obecnie większość studiujących farmację stanowią kobiety. Na wykresie poniżej widać, że liczba farmaceutów w okresie ostatnich dekad jest niemal niezmienna i tylko nieznacznie rośnie, w odróżnieniu od innych krajów, szczególnie sąsiadującej Belgii, gdzie jest ich ok. 6 razy więcej na 100 000 ludności [1]. Liczba farmaceutów na 100 000 ludności w Holandii i wybranych krajach w latach 1990 – ostatni dostępny rok
Źródło: Kroneman M, Boerma W, van den Berg M, Groenewegen P, de Jong J, van Ginneken E (2016). The Netherlands: health system review. Health Systems in Transition, 2016; 18(2):1–239, Fig. 4.8 s. 124 za WHO Regional Office for Europe, 2015. |
|
Ta elitarna grupa zawodowa w Holandii pracuje w 3 rodzajach aptek: aptekach otwartych, aptekach szpitalnych oraz punktach aptecznych praktyk lekarzy ogólnych (zlokalizowanych na terenach wiejskich). W 2014 roku działało blisko 1980 aptek otwartych, z których 79 było zlokalizowanych przy szpitalach. Takie usytuowanie aptek jest nowością ostatniej dekady. W tym samym roku działało również 394 punktów aptecznych przy praktykach lekarzy ogólnych. Większość aptek działających w Holandii jest prowadzonych przez niezależnych przedsiębiorców, ale już 45% z nich jest częścią większych sieci aptecznych, których właścicielami są na ogół hurtownie leków. Podobnie jak w innych krajach dystrybucją leków dla pacjentów leczonych w szpitalach zajmują się apteki szpitalne, których w 2014 łącznie w 131 lokalizacjach w całej Holandii było 158 (85 szpitali ogólnych, 8 szpitali uniwersyteckich oraz 65 specjalistycznych). Dla pacjentów potrzebujących leków po godzinach pracy większości aptek, w całym kraju działa sieć 37 aptek czynnych wyłącznie w godzinach wieczornych i nocnych oraz w weekendy. Inne (57) działają zarówno w normalnych godzinach urzędowania, jak w trybie dyżurowym w niektóre dni, a w niektórych regionach indywidualne apteki połączone w 10 grup, działają w trybie zmianowym. Od niedawna w Holandii działają także apteki internetowe, w 2014 było ich 10, a ich zaletą jest korzystanie z mobilnych kurierów dostarczających leki bezpośrednio do domów pacjentów [1, 21]. Liczba, lokalizacja oraz tryb pracy aptek, podobnie jak w przypadku innych punktów realizacji świadczeń zdrowotnych, oceniane są z punktu widzenia ich dostępności dla pacjentów. Ta w przypadku aptek jest oceniana jako dobra i adekwatna do zmieniających się potrzeb. |
|
W ostatnich latach praca aptekarzy w Holandii, podobnie jak i innych grup zawodowych, po wprowadzeniu reformy systemu ubezpieczeń zdrowotnych i systemu opieki zdrowotnej w 2006 roku stopniowo zmienia się. Najwięcej zmian związanych jest z nowymi zasadami wynagradzania farmaceutów obowiązującymi od 2012 roku. Pierwsze związane są z rozdzieleniem kosztów leków od innych usług świadczonych przez tę elitarną grupę zawodową, jak udzielanie informacji o działaniu leków oraz sprawdzaniu poprawności zaleceń dotyczących farmakoterapii. Zdefiniowano wówczas pulę usług, które mogą być przedmiotem płatności. Drugie, nie mniej ważne, to uznanie, że usługi świadczone przez farmaceutów powinny podlegać negocjacjom z konkurującymi ubezpieczycielami zdrowotnymi. Począwszy od 2015 roku, obowiązuje lista 13 usług, które są świadczone przez farmaceutów, z których siedem znalazło się w ustawie o ubezpieczeniu zdrowotnym (ang. Health Insurance Act) i tym samym jest podstawą płatności dla aptek i farmaceutów:
Pozostałe świadczenia, nie związane z ubezpieczonymi zdrowotnie rezydentami Holandii, to udzielanie informacji turystom, poradnictwo związane z lekami wydawanymi bez recepty (ang. self-care medicines), szkolenia i doradztwo grupowe dla pacjentów z niektórymi chorobami (np. cukrzycą) lub stosowaniem niektórych leków (wziewnych, dożylnych, domięśniowych, podskórnych), a także wzajemne świadczenia pomiędzy farmaceutami. Świadczenia podstawowe (lista 7 usług farmaceutycznych) podlegają negocjacjom pomiędzy firmami ubezpieczeń zdrowotnych a farmaceutami w zakresie liczby (wielkości) oraz ceny, tak, by w konsekwencji zapewnić odpowiednią opiekę farmaceutyczną ubezpieczonym. Negocjacjom mogą również podlegać świadczenia uzupełniające, ale nie jest to obligatoryjne. Warto w tym miejscu zwrócić uwagę, że, mimo iż całość opieki farmaceutycznej w Holandii jest wysoko oceniana przez pacjentów oraz Health Consumer Powerhouse, to wprowadzenie w życie pierwszej z usług podlegających płatności przez ubezpieczycieli, a więc sprowadzenia poprawności i adekwatności zleconej po raz pierwszy terapii oraz udzielenie dodatkowych informacji o zasadach przyjmowania leku oraz jego potencjalnych działaniach ubocznych – doprowadziło do napięć, a nawet aktów agresji ze strony pacjentów, a w konsekwencji do protestów organizacji pacjentów. Dwie z nich, Dutch Consumers Association (Consumentenbond) oraz Dutch Patient Federation (Patiëntenfederatie, NPCF), twierdziły, że wiele z takich usług nie jest faktycznie świadczonych, a także, że jakość wielu z nich jest niska. Niektórzy pacjenci argumentowali, że takie informacje nie są im potrzebne i nie chcą za nie płacić. Brak zrozumienia ze strony niektórych pacjentów potrzeby uzyskania takich informacji od farmaceuty oraz konieczności zapłacenia za to, był powodem zgłaszanych przez aptekarzy zarówno nieprzyjemnych dyskusji przy aptecznej ladzie, jak i pojedynczych aktów agresji [1, 22, 23]. Mimo to usługi te utrzymano, a długookresową korzyść, jaką przynoszą zapewne będziemy mogli ocenić za kilka lat. Firmy ubezpieczeniowe mogą zapewnić dostęp do opieki farmaceutycznej na dwóch zasadach – większość opracowuje własne listy leków preferowanych (tzn. wybiera, w drodze negocjacji cenowej z producentem, lek lub leki zawierające daną substancję czynną wg nazw handlowych), co w praktyce oznacza najtańszy lek. Dla farmaceuty oznacza to obowiązek proponowania pacjentowi ubezpieczonemu w konkretnej firmie ubezpieczeniowej i wydawania mu leków z listy leków preferowanych danej firmy ubezpieczeniowej. Listy te zmieniają się co 6 do 12 miesięcy. Drugą opcją stosowaną przez firmy ubezpieczeniowe jest wyznaczanie maksymalnej ceny refundacji (tzw. cena preferowana) i wówczas farmaceuta decyduje o marce leku, który wyda pacjentowi. Jednak w sytuacji, kiedy aptekarzowi nie uda się wynegocjować na dany lek ceny preferowanej przez ubezpieczyciela, nie wolno mu pobrać od pacjenta różnicy w cenach. W sytuacji kiedy ceny w danej aptece są niższe niż cena preferowana, różnica stanowi zarobek farmaceuty/właściciela apteki. Oba modele zapewniają stałą presję na obniżenie cen leków, ale w drugim, dotychczas rzadziej stosowanym, „silny” negocjator z rynku aptecznego (np. duże sieci apteczne) mogą wynegocjować dla siebie na tyle korzystne warunki, że uzyskują dodatkową korzyść i niejako zarabiają dwukrotnie – po pierwsze na sprzedaży leku, a po drugie na różnicy w cenie leku, po której kupili i sprzedali go pacjentowi. Zakres usług świadczonych przez farmaceutów wymaga, aby pracowali oni, wykorzystując narzędzia informatyczne używane także przez lekarzy. Dlatego od 2014 roku recepty są wydawane i przesyłane wyłącznie w Systemie Recept Elektronicznych (hol. Elektronisch Voorschrijf Systeem, EVS), który jest zintegrowany z systemem lekarzy ogólnych (ang. GP information system) i dzięki czemu lekarze uzyskują wsparcie od farmaceutów w zakresie farmakoterapii oraz poradnictwa farmaceutycznego udzielanego pacjentom. EVS pozwala także na monitorowanie zagrożeń, interakcji oraz działań ubocznych leków. |
|
Tradycyjna organizacja i podział pracy pomiędzy rożnych profesjonalistów medycznych na przestrzeni ostatnich lat uległy zmianie. Na poziomie podstawowej opieki zdrowotnej pracują zespoły zorganizowane w ramach większych struktur organizacyjnych, w Holandii są to centra medyczne, integrujące pod jednym dachem kilku lekarzy ogólnych, zespół lekarzy specjalistów kilku podstawowych specjalności, położne, pielęgniarki, asystentki medyczne, edukatorzy zdrowotni oraz coraz liczniejszy zespół niemedycznych profesjonalistów, koordynatorów i menedżerów wspierających swoich medycznych kolegów. W wielu miejscach koordynuje się lub nawet integruje opiekę zdrowotną z opieką społeczną, rozumianą jako opieka długoterminowa dla osób przewlekle chorych w miejscu ich zamieszkania. Nie jest to więc już praca indywidualna, ale w ogromnej większości zespołowa, gdzie każdy z członków zespołu ma przypisaną rolę i zadania, których suma korzyści, dzięki dobrej koordynacji, jest większa niż zwykłe sumowanie efektów pracy pojedynczych osób. Koordynacja i współpraca stanowi ową wartość dodaną pożądaną w każdym systemie. W Holandii jednym z elementów takiej wartości dodanej jest współpraca pomiędzy farmaceutami a lekarzami ogólnymi, a szczególnie ustrukturyzowana współpraca tzw. farmaceutów komunalnych (ang. community pharmacists) z praktykami lekarzy ogólnych oraz współpracującymi z nimi pielęgniarkami społecznymi, asystentami medycznymi i koordynatorami opieki. Za jakość opieki farmaceutycznej świadczonej na rzecz lokalnej populacji na danym terenie odpowiedzialność ponoszą producenci leków, lekarze ogólni oraz komunalni farmaceuci. Temu celowi służą m.in. liczne publikacje wydawane przez Farmacotherapeutisch Kompas (obejmujące wskazówki/przewodniki postępowania farmakoterapeutycznego), zgodne z zasadami National Health Care Institute and Geneesmiddelenbulletin (odnoszące się ogólne do wszystkich produktów farmaceutycznych). Zadaniem komunalnych farmaceutów jest transfer wiedzy zawartej w Geneesmiddelenbulletin do farmaceutów pracujących w aptekach oraz przede wszystkim lekarzy ogólnych. Jest to ogólnokrajowa niezależna od producentów leków publikacja, której celem jest upowszechnianie racjonalnej farmakoterapii spełniającej kryteria “evidence-based medicine” – EBM. Komunalni farmaceuci współpracują głównie z lekarzami ogólnymi, gdyż to oni zapisują około 80% ogółu leków używanych rocznie w Holandii, ale nie jest to jedyna grupa zawodowa, z którą budowane są relacje i współpraca w zakresie farmakoterapii. W Holandii leki na receptę oprócz lekarzy mają prawo zapisywać, podobnie jak w innych krajach także dentyści (jest ich w całej Holandii około 300), ale także położne, a od niedawna, po 5 letnim pilotażu, trwającym od roku 2012, także pielęgniarki ze specjalizacją diabetologiczną, pulmonologiczną oraz onkologiczną. Jest to wąska elita pielęgniarek, które ukończyły 2-letnie studia specjalizacyjne w ramach Advanced Nursing Practice i posiadające certyfikat Nurse Specialist Register. Ich kompetencje w zakresie zlecania leków dotyczą wyłącznie ich specjalności, po tym jak przez lekarza postawiona jest diagnoza, a terapia lekowa nie jest złożona i obejmuje ograniczoną pulę leków. Grupa profesjonalistów medycznych, z którymi muszą współpracować holenderscy farmaceuci powiększyła się zatem jeszcze bardziej. Współpraca pomiędzy farmaceutami komunalnymi a lekarzami ogólnymi jest ustrukturyzowana i odbywa się w ramach Pharmacotherapy Consultation Groups (Farmaco-Therapeutisch Overleg, FTOs). W ramach grup FTO farmaceuci oraz lekarze ogólni spotykają się w celu dyskusji nad problematyką farmakoterapii oraz produktów farmaceutycznych, aby wypracować konsensus w zakresie praktyki stosowania leków oraz informacji przekazywanej pacjentom. Najpopularniejsze tematy dotyczą wielochorobowości i wynikającej z tego potrzeby polifarmakoterapii, interakcji leków, działań ubocznych i niepożądanych, a także wzajemnej wymiany informacji. Grupy FTO są w pełni autonomiczne, a jakość ich pracy bardzo zróżnicowana. Dobre FTO charakteryzują się lepszą efektywnością farmakoterapeutyczną oraz ekonomiczną swoich członków. Jakość tych grup podzielono na cztery poziomy wg następujących kryteriów: (1) brak regularnych spotkań, (2) regularne spotkania z konkretnymi ustaleniami, (3) regularne spotkania z konkretnymi porozumieniami, (4) regularne spotkania z weryfikacją wcześniejszych ustaleń. Wg danych za 2011 rok, około 60% grup FTOs osiągnęło poziom 3 lub 4 [1, 25]. Inne badanie przeprowadzone na 610 FTO, którego celem była ocena stopnia niezależności grup konsultacyjnych od przemysłu lekowego wykazało, że 58% z nich odmawia wstępu na swoje spotkania reprezentantom firm farmaceutycznych. Niemniej, indywidualnie 60% farmaceutów oraz 40% lekarzy ogólnych przyznaje się do spotkań z przedstawicielami przemysłu farmaceutycznego [1, 16]. |
Mam nadzieję, że przedstawiony przeze mnie opis roli, jaką w holenderskim systemie ochrony zdrowia pełnią farmaceuci, a także jak finansowanie, ilość i jakość dostępnych zasobów oraz narzędzia i organizacja pracy wpływają na wysoką jakość i efektywność kosztową opieki farmaceutycznej w Holandii, będą dla Państwa inspiracją do pracy nad lepszą jakością opieki farmaceutycznej w Polsce. Holendrzy swoje przemiany systemowe zapoczątkowali ponad 20 lat temu i przez cały ten okres, mimo wielu trudności i oporów, konsekwentnie udoskonalają to, co może działać w nim lepiej i w większym stopniu zaspokajać zmieniające się potrzeby pacjentów. Bez wątpienia, co napisałem już na początku, jest to system, który może być nie tylko przedmiotem analiz badaczy, ale stanowić wzór do naśladowania i być inspiracją dla nas, aby także polski system opieki zdrowotnej w kolejnych latach był lepszy niż obecny. Dlatego, w zapoczątkowanej przed kilkoma miesiącami debacie o przyszłym kształcie polskiego systemu ochrony zdrowia „Wspólnie dla zdrowia”, nie może zabraknąć miejsca dla dyskusji o opiece farmaceutycznej i roli, jaką w tym zakresie powinni odgrywać farmaceuci.
Kroneman M, Boerma W, van den Berg M, Groenewegen P, de Jong J, van Ginneken E (2016). The Netherlands: health system review. Health Systems in Transition, 2016; 18(2):1–239.
Euro Health Consumer Index 2012, Health Consumer Powerhouse 2013.
Euro Health Consumer Index 2015, Health Consumer Powerhouse 2016.
Euro Health Consumer Index 2016, Health Consumer Powerhouse 2017.
Euro Health Consumer Index 2017, Health Consumer Powerhouse 2018.
Health at a Glance 2009. OECD Indicators, OECD 2009.
Health at a Glance: Europe 2010, OECD Publishing 2010.
OECD (2015), Health at a Glance 2015: OECD Indicators, OECD Publishing, Paris. http://dx.doi.org/10.1787/health_glance-2015-en.
Performance of systems of cancer care in OECD countries: exploration of the relation between resources, process quality, governance and survival in patients with breast, cervical, colorectal and lung cancers, Stevanovic V. , Fujisawa R. HCQI Expert Group meeting, OECD Better policies for better lives, Paris, 27 May 2011.
Health policy in the Netherlands, OECD Health Policy Review, www.oecd.org/health, June 2016.
OECD/EU (2016), Health at a Glance: Europe 2016 – State of Health in the EU Cycle, OECD Publishing, Paris. http://dx.doi.org/10.1787/9789264265592-en.
Maarse H., The Netherlands, [w:] S. Thomson, E. Mossialos, Private health insurance in the European Union.
Greß S., Manouguian M., Wasem J., Health Insurance reform in the Netherlands, CESifo DICE Report 1/2007.
Więckowska B., Konkurencja między płatnikami w bazowym systemie zabezpieczenia zdrowotnego, Sprawne Państwo, Program Ernst & Young, ss. 1–75.
Sequence HC Partners, Bogusławski S., Kalbarczyk W.P., Tytko Z., Rola prywatnych ubezpieczeń zdrowotnych w systemie ochrony zdrowia. Jak wpływają na dostęp do świadczeń, innowacji i leków, PIU, INFARMA, 2011.
Euro Diabetes Index 2014, Health Consumer Powerhouse 2014.
Euro Heart Index 2016, Health Consumer Powerhouse 2016.
Croonen H (2015). “het roer moet om” bereikt resultaat [GP protest movement achieves agreement]. Medisch Contact. Dostęp: http://medischcontact.artsennet.nl/Actueel/Nieuws/Nieuwsbericht/151272/Het-roer-moet-om-bereikt-akkoord.htm.
Griens AMGF, Janssen JM, Kroon JDL, Lukaart JS, van der Vaart RJ (2015). Data en feiten 2015. Het jaar 2014 in cijfers [Data and facts 2015. The year 2014 in figures]. The Hague: Stichting Farmaceutische Kengetallen (SFK).
van der Burgt S, Lescure D, van Dijk L (2015). Monitor fertiliteitshormonen: onderzoek naar de overheveling van fertiliteitshormonen onder patiënten en zorgverleners [Monitor fertility hormones: study into the transfer of fertility hormones among patients and healthcare providers]. Retrieved from: http://www.nivel.nl/sites/default/files/bestanden/Rapport-fertiliteitshormonen.pdf, accessed 2 June 2016.
Dutch Healthcare Authority (2014a). Marktscan en beleidsbrief farmacie [Market scan and policy letter pharmaceutical care]. Utrecht: Nederlandse Zorgautoriteit.
Mul S (2014). Wel gerekend, niet geleverd [Charged, but not delivered]. Gezondgids, Consumentenbond [Dutch Consumer Association]. August 2014:30–33.
Griens AMGF, Janssen JM, Kroon JDL, Lukaart JS, van der Vaart RJ (2015). Data en feiten 2015. Het jaar 2014 in cijfers [Data and facts 2015. The year 2014 in figures]. The Hague: Stichting Farmaceutische Kengetallen (SFK).
Dostępność innowacyjnych leków onkologicznych w Polsce na tle wybranych krajów Unii Europejskiej oraz Szwajcarii, raport EY, 2015
van den Berg MJ, de Boer D, Gijsen R, Heijink R, Limburg LCM, Zwakhals SLN (2014a). Zorgbalans 2014. Prestaties van de Nederlandse Gezondheidszorg [Dutch healthcare performance report 2014]. 2014 – 0038. Bilthoven: RIVM. http://www.rivm.nl/, accessed 2 June 2016.
DGV - Instituut voor verantwoord medicijngebruik. FTO-peiling 2008. Kwaliteit van farmacotherapieoverleg in Nederland in beeld [Institute for responsible medication use: quality scan of the Pharmaco-Therapy Consultation Groups]. Utrecht: DGV, 2008
Autor: Witold Paweł Kalbarczyk - lekarz, ekspert systemów ochrony zdrowia, menedżer z wieloletnim doświadczeniem firm ubezpieczeniowych, współautor propozycji reform ochrony zdrowia (KLD - 1992 i PIU - 2008) opartych na koordynowanej opiece zdrowotnej i konkurencji płatników. Od 2010 r. prowadzi działalność doradczą z zakresu ubezpieczeń zdrowotnych i ochrony zdrowia, autor publikacji na te tematy.